Estado de los semáforos de evidencia 2019
Revisión sistemática de intervenciones para prevenir y tratar a niños con parálisis cerebral
Novak, I, et al. 2020
Propósito de la revisión
La parálisis cerebral es la discapacidad física más común en la infancia, pero la tasa está disminuyendo y la gravedad está disminuyendo. Realizamos una revisión general sistemática de la mejor evidencia disponible (2012–2019), evaluando la evidencia usando GRADE y el Sistema de semáforos de alerta de evidencia y luego agregamos los nuevos hallazgos con nuestros hallazgos anteriores de 2013. Este artículo resume las mejores intervenciones de evidencia disponibles para prevenir y controlar la parálisis cerebral en 2019.
Hallazgos recientes
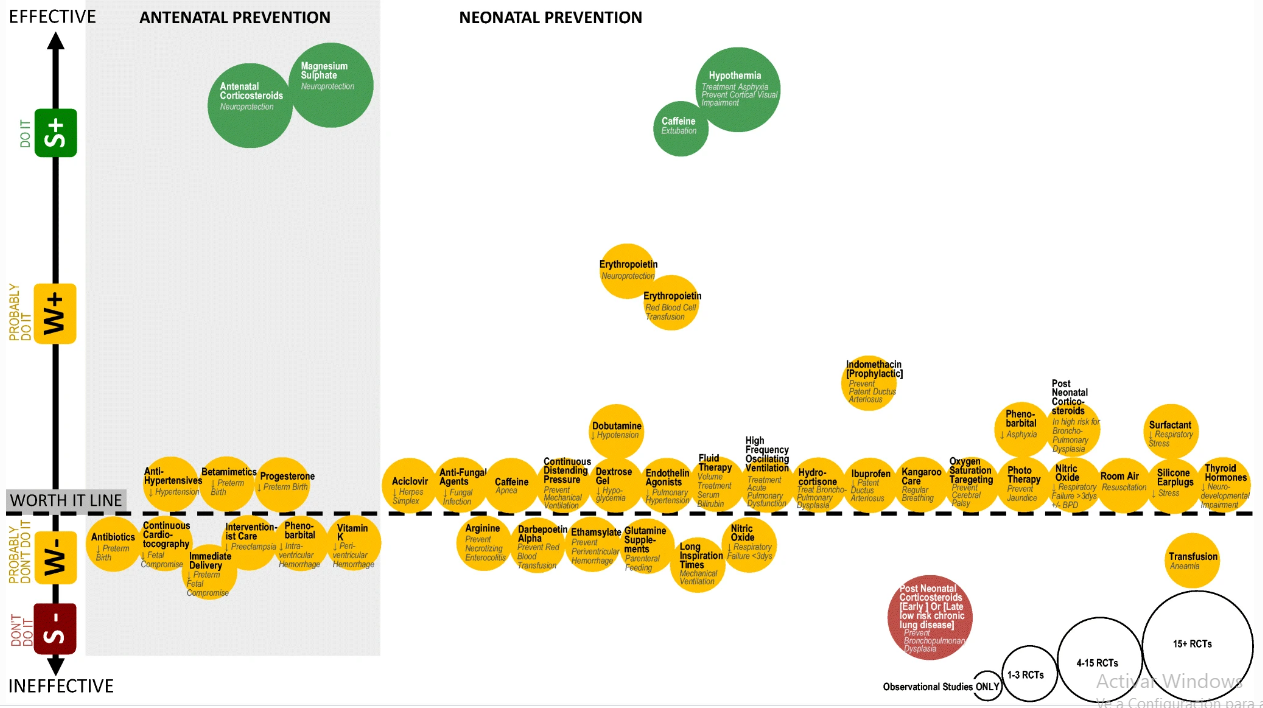
Las estrategias de prevención eficaces incluyen corticosteroides prenatales, sulfato de magnesio, cafeína e hipotermia neonatal. Las intervenciones de salud aliadas efectivas incluyen terapia de aceptación y compromiso, observaciones de acción, entrenamiento bimanual, casting, terapia de movimiento inducida por restricciones, enriquecimiento ambiental, entrenamiento físico, entrenamiento dirigido a objetivos, hipoterapia, programas en el hogar, intervenciones de alfabetización, entrenamiento de movilidad, sensorimotor oral, oral Sensorimotor más estimulación eléctrica, cuidado de la presión, escalones triple P, entrenamiento de fuerza, entrenamiento de tareas específicas, entrenamiento en cinta de correr, entrenamiento parcial en cinta de correr con soporte de peso corporal y carga de peso. Las intervenciones médicas y quirúrgicas efectivas incluyen anticonvulsivos, bifosfonatos, toxina botulínica, toxina botulínica más terapia ocupacional, toxina botulínica más fundición, diazepam, odontología, vigilancia de cadera, baclofeno intratecal, corrección de escoliosis, rizotomía dorsal selectiva y terapia de células sanguíneas del cordón umbilical.
Resumen
Hemos brindado orientación sobre lo que funciona y lo que no sirve para informar la toma de decisiones, y resaltamos áreas para más investigación.
Figuras e interpretación
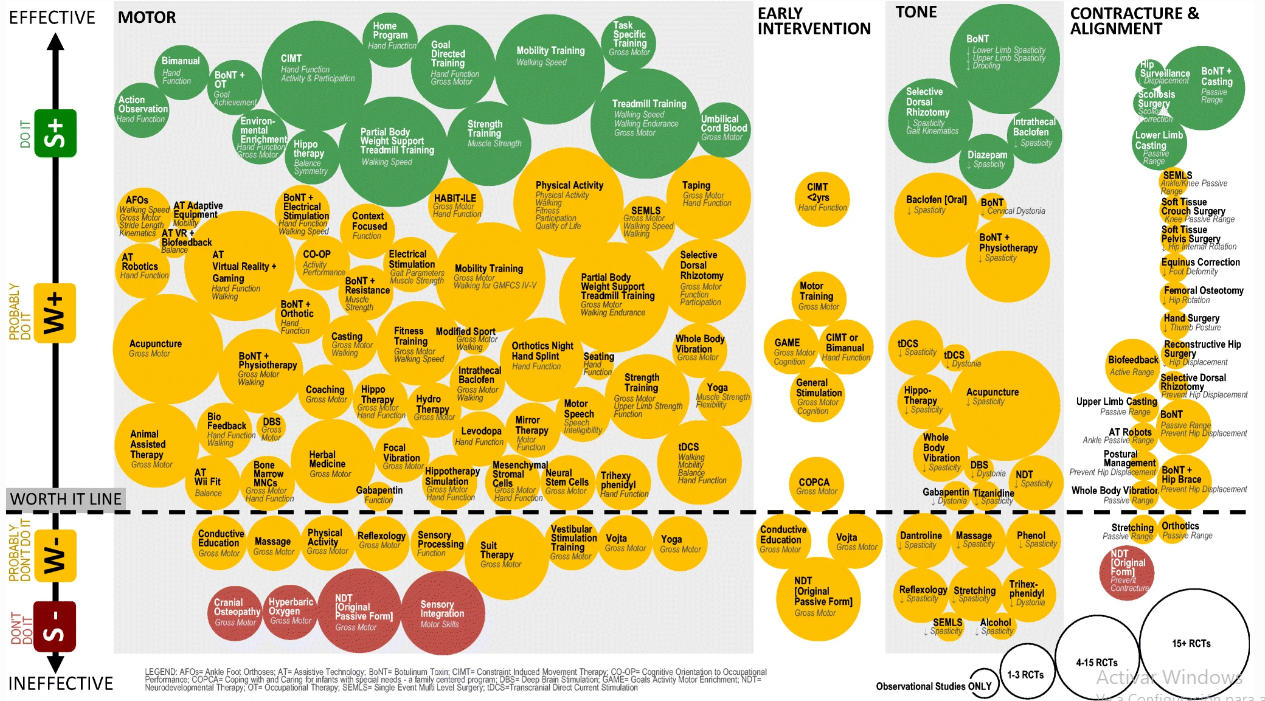
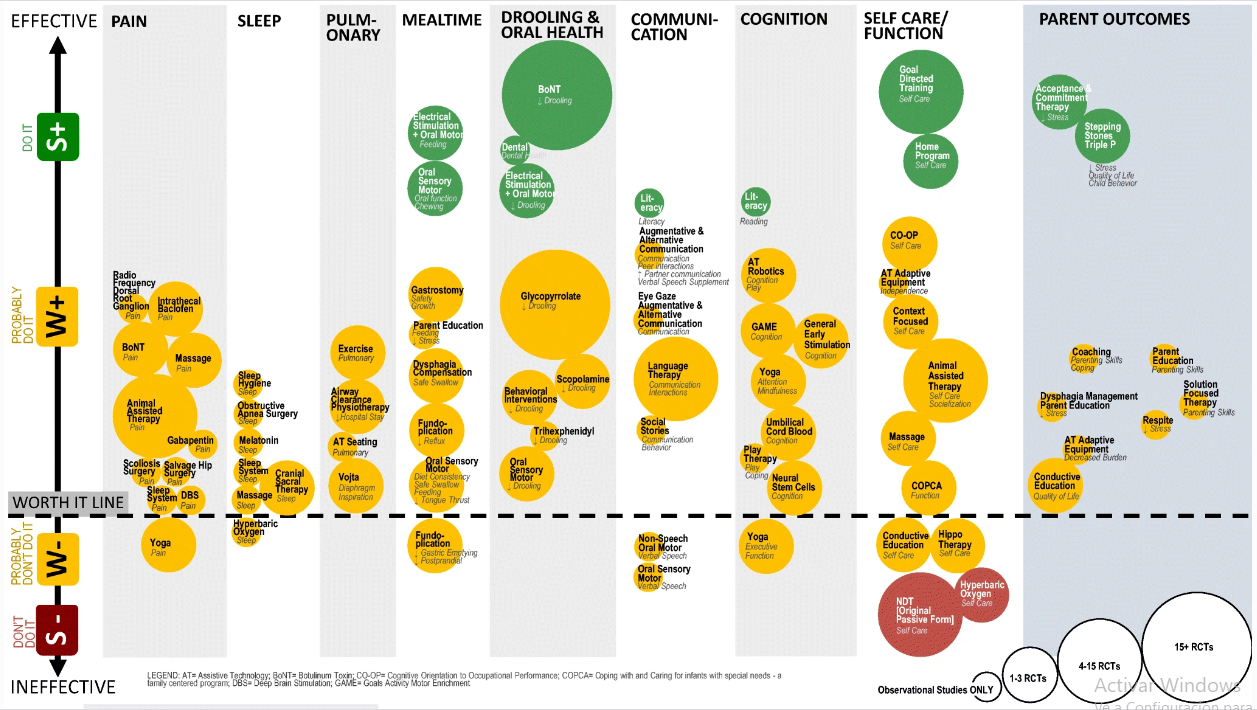
Para proporcionar un resumen de la tabla en línea y ayudar con la toma de decisiones clínicas comparativas entre las opciones de intervención para el mismo resultado deseado, mapeamos las intervenciones que buscan proporcionar resultados análogos, utilizando gráficos de burbujas.
En los gráficos de burbujas, el nombre del círculo es la intervención, y la cursiva debajo del título es el resultado medido y obtenido. El tamaño del círculo se correlaciona con el volumen de evidencia publicada.
El tamaño del círculo se calculó por la cantidad y la calidad de la evidencia publicada. Tamaño de burbuja 1, solo estudios observacionales (OBS); tamaño 2, 1–3 ECA; tamaño 3, 4–15 ECA; y tamaño 4, más de 15 ECA.
La ubicación del círculo en el eje y del gráfico corresponde a la calificación del sistema GRADE y la estimación del efecto (es decir, no se colocó ningún efecto cerca de la línea de valor, mientras que un efecto de tratamiento grande se colocó más lejos del valor línea). El color del círculo se correlaciona con el Sistema de Alerta de Evidencia (Fig. 2)
Círculos verdes: Tratamiento recomendados.
Círculos amarillo por encima de la línea punteada: Tratamiento posiblemente recomendados.
Círculos amarillo por encima de la línea punteada: Tratamiento poco recomendables.
Círculos rojos: No recomendables
Leyenda de acrónimos:
Ortesis AFO-tobillo-pie, tecnología de asistencia – AT, toxina botulínica – BoNT, terapia de movimiento inducida por restricción – CIMT, orientación cognitiva para el desempeño ocupacional – CO-OP, afrontamiento COPCA y cuidado de bebés con necesidades especiales: un programa centrado en la familia, estimulación cerebral profunda DBS , Enriquecimiento motor de actividad de objetivos – GAME, terapia de neurodesarrollo – NTD, terapia ocupacional OT, cirugía multinivel de evento único SEMLS, estimulación transcraneal de corriente continua – tDCS
Conclusión
Una guía de interpretación
Los ensayos controlados aleatorios, por su naturaleza, resumen la respuesta promedio a un tratamiento experimental comparado con el de una comparación controlada. En cualquier ensayo o escenario clínico del mundo real, un individuo con parálisis cerebral puede responder mejor o peor que los datos promedio del ensayo. La heterogeneidad es la razón por la cual muchos de los ensayos incluidos tienen amplios intervalos de confianza, lo que indica respuestas variadas. Observamos que a menudo los ensayos con efectos de tratamiento más robustos se centraron en subgrupos homogéneos de parálisis cerebral (por ejemplo, hemiplejia). En el futuro, las metodologías alternativas, como el ensayo n de 1, pueden acomodar el problema de la heterogeneidad.
Para usar los hallazgos de este documento dentro de la práctica clínica, recomendamos lo siguiente: Primero, pídale al niño y a la familia que definan los objetivos de intervención. Segundo, haga coincidir sus objetivos con los encabezados de los indicadores de resultados y busque las opciones de intervención correspondientes con los niveles de evidencia asociados. En tercer lugar, seleccione la intervención con el nivel más alto de evidencia y explique a las familias que, en promedio, la intervención X es más probable que ayude a alguien a alcanzar sus objetivos y se la ofrezca. Monitoree los efectos individuales de la intervención para el objetivo. En cuarto lugar, si la intervención es ineficaz o no está disponible, o la familia declina (por ejemplo, si se intentó previamente o se produjeron efectos secundarios), seleccione la segunda intervención más efectiva y explique que, en promedio, la siguiente intervención Y es más probable que ayude a alcanzar los objetivos. Continúe con esta conversación transparente, reconociendo compasivamente la decepción si el niño no responde. El problema colectivo resuelve un plan que coincide con las capacidades del niño y optimiza la inclusión.
Algunas conclusiones importantes para fonoaudiología/logopedia/terapia de lenguaje:
- Los masajes y estiramiento no regulan el tono muscular.
- La toxina botulínica y electro estimulación+terapia orofacial trabajadas a la par, estarían entre las mejores intervenciones para la incontinencia salival. (PD: KT ni aparece).
- Los ejercicios motores o sensoriales orofaciales NO-VERBALES (“praxias”, soplo, ejercicios de fuerza, sensorialidad intraoral, etc) NOOOO mejoran la comunicación.
La PBE nos ayuda a REAFIRMAR o REFORMULAR nuestro actuar en PRO del PACIENTE.
BUENA LECTURA!


